
Principais mudanças
O primeiro ponto a se observar são as diferenças na definição:
- Anterior
A tabela de classificação era mais abrangente e mais sensível, porém menos específica!
| Classificação | Fatores |
| SIRS | Pelo menos 2 dos 4 critérios (taquicardia, taquipneia, hipo ou hipertermia e leucocitose/leucopenia/desvio à esquerda) |
| Sepse | SIRS + foco infeccioso comprovado ou presumido |
| Sepse Grave | Sepse + disfunção orgânica ou sinais de hipoperfusão |
| Choque Séptico | Sepse + hipotensão |
A tabela de parâmetros abaixo, retirada diretamente do nosso material de estudos, podemos ver os parâmetros de sinais vitais de acordo com critérios de 2005 (IPSCC):
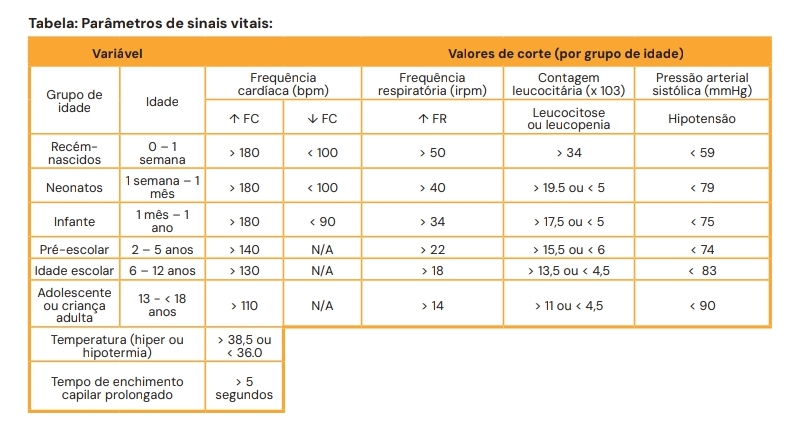
Com a atualização PHOENIX de 2024, vemos a necessidade de melhorar o diagnóstico, prevenção e manejo. A PHOENIX, conferência com diversos especialistas objetivando avaliar disfunções orgânicas, levou em conta as definições do sepsis-3 (adultos).
As novas definições incluem:
- Sepse: disfunção orgânica com risco à vida secundária a uma infecção
- Choque séptico: sepse com disfunção cardiovascular
- Exclusões: RNPT menores que 37 semanas, RN internado por infecção pós-parto e maiores de 18 anos.
- Escores de PHOENIX: consideram disfunção respiratória, cardiovascular, coagulação e neurológica.
Assim, temos uma nova tabela formulada (também retirada dos FlashCards mais recentes do MedCof):
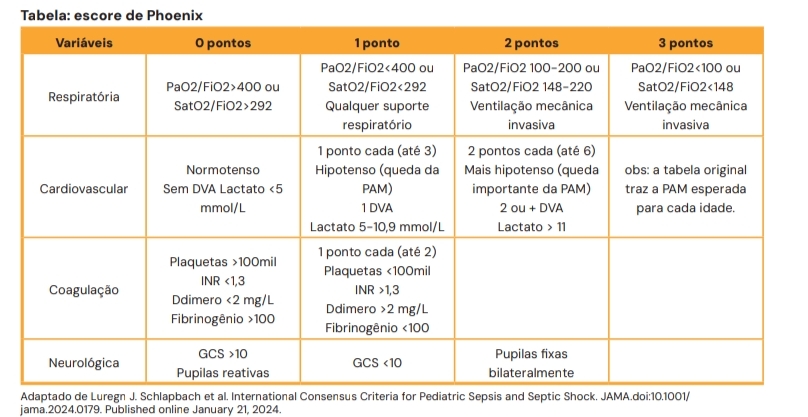
As novas atualizações marcam que os critérios devem ser aplicados nas primeiras 24h da admissão hospitalar; a SEPSE é diagnosticada com 2 ou mais pontos associados a uma infecção; o choque séptico ocorre com a associação da sepse com pelo menos 1 ponto por disfunção cardiovascular; e esses pontos não servem como triagem no PS!
Curiosidades:
- O termo sepse grave não deve ser mais utilizado!
- Os critérios de SIRS não são utilizados para diagnóstico de sepse, entretanto, a maioria dos protocolos de triagem incluem alterações de sinais vitais e as atualizações de 2024 não trazem sugestão de um novo método de triagem.
- Disfunções orgânicas a distância do sítio primário condizem com maior gravidade e também devem ocorrer pesquisas e tratamentos.
Choque Séptico
Essa continua sendo uma das maiores causas de mortalidade em pacientes críticos. Ela acomete 1,2 milhões de crianças por ano, sendo que a mortalidade varia de 4 a 50% (dependendo de fatores de risco, gravidade do quadro e localidade). A conduta inicial envolve o encaminhamento para a sala de emergência e o MOVED (M-monitorização, O-oxigênio suplementar via máscara não reinalante com FiO2 100%, VE- acesso venoso calibroso, D- coleta de exames gerais e coleta de culturas – dextro).
Tratamento
Na primeira hora, as atitudes médicas dependem de:
- Volume: com cristaloide balanceado administra-se soro fisiológico ou ringer lactato, com UTI deve-se suspender na presença de sobrecarga hídrica, sem UTI não devemos expandir sem hipotensão!
- Antibiótico: usar um de amplo espectro e escalonar quando possível. Com o choque devemos iniciar o uso na primeira hora, sem choque, em até 3 horas.
- Drogas vasoativas: se o paciente não for responsivo a volume
- Corticoide: se o paciente for refratário a volume e drogas vasoativas. Ocorre a administração da hidrocortisona quando em ataques ou em doses divididas para 5 dias.
- Metabólicos: subjetivo a cada criança.
Outras medidas que podem ocorrer é a transfusão, intubação, dieta por via enteral, terapia de substituição renal (controle do balanço hídrico), imunoglobulina e ECMO (último recurso).
Seja um MedCoffer
Quer garantir a sua aprovação nas provas de residência médica? Então, conheça o Grupo MedCof! Aqui temos conteúdos de qualidade e especialistas que te ajudarão a alcançar a aprovação.
