A isquemia ocorre quando o fluxo sanguíneo de alguma parte do corpo é interrompido. No caso em que ocorre nos membros inferiores, o paciente pode ter consequências sérias em sua mobilidade, por isso devemos saber como agir corretamente. Vamos explorar algumas das principais causas da isquemia nos membros inferiores!
Aterosclerose
Essa é uma doença crônica associada a inflamação e infiltração da parede arterial. Essa infiltração pode ocorrer por meio de macrofagos, leucocitos e centro necrótico revestidos por fibroateroma. Ela acomete, principalmente, pacientes com HAS, DM, hipercolesterolemia, obesidade, idade elevada e adição de tabaco. Ela tem caráter sistêmico, mas vamos focar nos efeitos sobre os membros inferiores:
| Sinais | Pulso | Sintomas |
| Atrofia da pele, ausência de pelos, sarcopenia (causadas pela hipóxia constante) | O mapeamento depende do paciente | Pode ou não gerar sintomas, pois o paciente pode desenvolver mecanismo de compensação (como circulação colateral) |
O paciente aparece com a queixa de Claudicação, que é a dor nas pernas desencadeada pela caminhada e que cessa durante o repouso. Quase 80% dos pacientes claudicantes continuam assim pelo resto da vida, mas pouquíssimos progridem para uma isquemia crítica com risco de amputação.
E o que faremos?
O tratamento se direciona a reduzir a claudicação e reduzir a mortalidade. Para isso são usados ASS com estatina e/ou rivaroxabana. Precisamos, também, controlar as comorbidades e o tabagismo. Além disso, vasodilatadores e antiagregantes podem ser administrados para melhorar a distância de marcha e a caminhada.
Mas em casos de isquemia crítica?
Quando há risco de amputação, existem 2 cenários possíveis: piora do leito vascular ou aumento da demanda metabólica por perda tecidual. Essas condições levam a OAC (oclusão arterial crônica) descompensada e/ou lesão trófica.
AOC descompensada
O acidente de placa pode formar trombo secundário e diminuição da luz útil do vaso. Nesse cenário, o paciente sente dor até mesmo em repouso! (fluxo sanguineo nao suporta nem a homeostase). Para aliviar a dor do paciente, podemos deixar a perna suspensa sobre a cama, para melhorar o fluxo arterial. Para classificar o membro em isquemia aguda, usamos a Classificação de Rutherford:
| Sensibilidade | Motricidade | Prognóstico | |
| Rutherford I | Preservada | Preservada | Viável |
| Rutherford IIA | Diminuída | Preservada | Viável |
| Rutherford IIB | Diminuída | Diminuída | Ameaça iminente |
| Rutherford III | Anestesia | Paralisia | Inviável |
Com essa classificação podemos indicar a revascularização ou o amputamento dos órgãos.
Lesão Trofica
Nesse caso, há manutenção do leito vascular, porém aumento da demanda metabólica do membro (devido ao processo de cicatrização, independente da infecção). Para os pacientes com AOC descompensada e lesão, a anticoagulação plena tem papel de poupar vasos e tecidos que estão mais distais em relação ao acidente de placa, que, pela redução aguda de fluxo, podem trombosar. Por fim, para maior conforto para o paciente, usamos um curativo aquecido.
Quais as estratégias de revascularização?
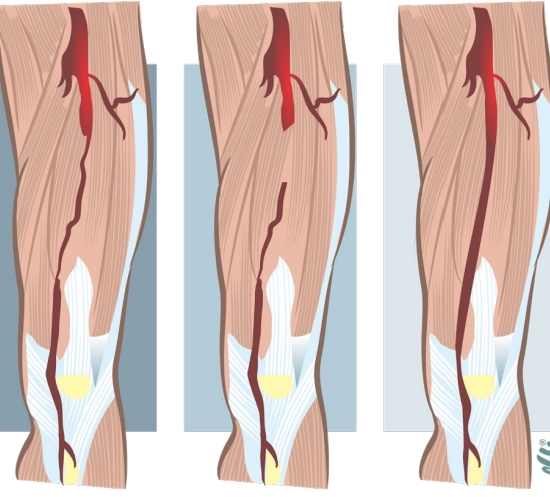
Enxerto
Essa é uma cirurgia mais longa e trabalhosa geralmente indicada em casos mais complexos onde a angioplastia não é possível ou já falhou. Pela desproporção de diâmetro dos vasos, usar safena na posição anatômica e devalvular para permitir o fluxo dentro do enxerto.
Angioplastia
Para esse, precisamos ultrapassar a lesão e fazer balonamento. Podemos aplicar a anestesia local e usar ou não stent (quanto mais dura e extensa for a lesão, mais difícil de vencer a obstrução com fio guia e cateter). A escolha é baseada em critério anatômicos e na performance clínica.
GLASS
Para fazer isto, o escore de severidade anatômica e o exame por imagem devem ser minuciosamente para direcionar a estratégia:
- Glass I = angioplastia indicada
- Glass II = principalmente em acidentes graves e sem veia
- Glass III = angioplastia contraindicada (tentar enxerto ou amputação primária)
Conquiste a aprovação
As provas de residência estão cada vez mais perto! Se você quer ser mais um aprovado nas melhores residências médicas do país, então conheça o Grupo MedCof! Temos um catálogo repleto de cursos que te guiarão na jornada para as provas de Residência Médica que ocorrerão em 2024/2025!