Os conceitos básicos sobre o sistema linfático estão muito presentes nas diversas provas de acesso à residência, por isso estudar os distúrbios ligados a ele e tão bailar para o sucesso na prova. Além disso, durante nossa prática médica, podemos nos deparar com muitos casos de pacientes com linfomas, então necessitamos sempre relembrar conceitos nessa temática.
O que é o sistema linfático?
Composto pelos linfonodos, órgãos linfoides, timo, baço, tonsilas palatinas e apêndice, esse é o sistema responsável pela defesa celular corporal, drenagem de líquidos dos vasos sanguíneos e absorção de gorduras. Ele é muito importante para a imunidade humana, pois produz importantes células de defesa, como linfócitos B e T.
Quais as possíveis alterações?
Os problemas mais comuns são inchaço (por acúmulo de líquido nos tecidos – edema), infecções (como Inflamação dos linfonodos), câncer (no caso de linfomas e outros tipos de câncer que podem afetar o sistema linfático). Porém, um indicativo que engloba muitas dessas enfermidades é a Linfonodomegalia, quando um linfoma se torna palpável ( maior que 1cm) sem causa óbvia aparente. Atenção ao detalhe que pode cair em prova: esse sinal deve ser investigado com urgência se a duração dele exceder 3 semanas!
Como fazer a anamnese?
Existe uma lista de detalhes para analisar a anamnese dessa condição para podermos ter uma guia no tratamento:
- Tamanho
- Volume
- Localização
- Número
- Associação com sintomas B
- Quadros infecciosos
- Viagens recentes
A partir da coleta desses dados, podemos entender se sao linfomas benignos ou malignos, causados por algum tipo de infecção (bacteriana, viral ou outro parasita),, por causas neoplásicas ou enfermidades associadas. Vamos analisar umas das principais causas para a linfonodomegalia: EBV.
Epstein-Barr Virus (EBV)
Esse é um vírus da família herpesvírus que pode causar a Linfonodomegalia. A maioria das infecções primárias causadas por ele são subclínicas e, um fato muito interessante, até 95% dos adultos no brasil são soropositivos para EBV. Classifica-se como uma mononucleose infecciosa e causa mal estar, cefaleia, febre, esplenomegalia, amigdalite, linfocitose atípica, LNM cervicais dolorosas e ruptura esplênica. Contudo, ele pode persistir assintomático durante toda a vida, razão para a alta porcentagem de soropositivos. Esse oncovirus aumenta os riscos de neoplasia devido a inflamação crônica (como o linfoma de Burkitt e de Hodgkin).
Quais os tipos de linfomas?
Essa condição pode ser classificada em do tipo Hodgkin e não Hodgkin:
| Hodgkin | Não Hodgkin |
| Por disseminação sequencial | Em células B |
| Em células Reed-Sternberg | Em células T |
Linfoma de Hodgkin (LH)
Esse representa cerca de 10% de todos os linfomas e geralmente se apresenta como LNM dolorosas cervicais. Os sintomas B e o prurido são frequentes nesse tipo de linfoma e ele tem distribuição bimodal (1* pico com cerca de 20 anos e 2* pico com cerca de 70 anos). Esse tipo pode ser dividido em clássico (90%) ou no clássico (com dor na região do linfonodo com ingestão de álcool, por exemplo).
Os fatores de risco associados são as infecções virais (HIV e EBV), imunossupressão crônica e doenças autoimunes. O diagnóstico se dá por biópsia excisional do gânglio e a maioria dos pacientes são curados com QT!
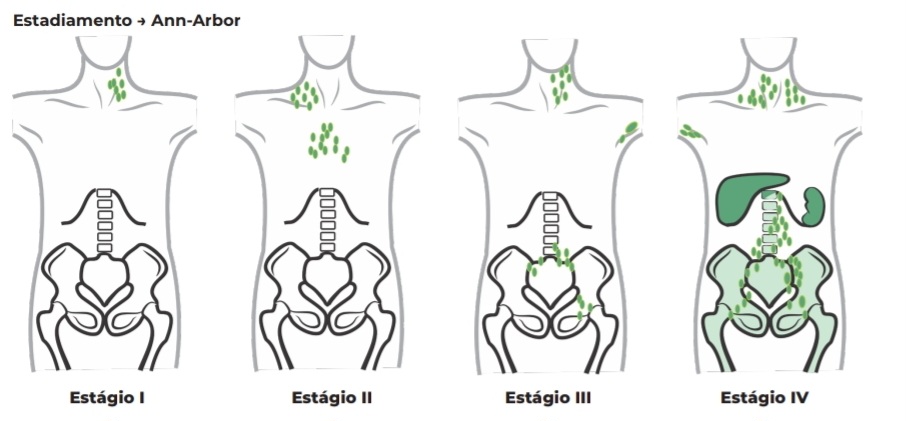
O estágio 1 se caracteriza por uma cadeia linfonodal acometida. O estágio 2 apresenta mais de uma cadeia linfonodal acometida, com ambas do mesmo lado do diafragma. O terceiro estágio ocorre quando há mais de uma cadeia, porém em lados diferentes do diafragma. O último estágio acontece quando há linfonodos enfermos e acometimentos extra-nodais no fígado, rim, pele e etc.
Linfoma Nao-Hodgkin (LNH)
Esse tipo apresenta 3 importantes subtipos: Difuso de Grandes Células B, Linfoma de Burkitt e Folicular.
O primeiro representa 30% dos casos e, por isso, é o tipo mais comum. Ele é um linfoma agressivo tratado por QT de alta intensidade. Ele recebe escore prognóstico IPI avaliado por meio de estádio, ECOG, DHL, idade e presença de extranodais.
O segundo também é altamente agressivo e com presença grande de turnover celular. Anatomopatologicamente descreve-se como “céu estrelado” e está muito associada com a Síndrome de Lise tumoral espontânea.
Por fim, o terceiro subtipo se caracteriza como indolente e é o 2 mais comum. A idade diagnóstica média é de 65 anos e geralmente se apresenta por LNM indolores e massas abdominais (o diagnóstico é possível por meio de alguma compressão). Trata-se como doença crônica e só ocorre se o paciente for assintomático, guiado pelo escore prognóstico FLIPI (incluindo a idade maior que 60 anos, envolvimento com MO, Hb menor que 12, LNM maior que 6 cm e B2 micro maior que LSN).
Conquiste a aprovação
As provas de residência estão cada vez mais perto! Se você quer ser mais um aprovado nas melhores residências médicas do país, então conheça o Grupo MedCof! Temos um catálogo repleto de cursos que te guiarão na jornada para as provas de Residência Médica que ocorrerão em 2024/2025!