
As arritmias são alterações na formação e/ou na condução do estímulo. Para ser considerada bradiarritmia a frequência cardíaca (FC) deve ser abaixo de 60 batimentos por minutos. Algumas diretrizes, como a brasileira, colocam esse valor como 50, mas em geral, para a prova pode-se assumir o valor de 60.
Particularidades
Ritmo Sinusal
O ritmo sinusal é aquele em que a onda P é positiva em D1 e AVF (eixo normal -0 a +90). É importante destacar que toda onda P conduz a um QRS e, entre todas as ondas P, encontramos a mesma morfologia (a despolarização do átrio tem sempre a mesma origem). A frequência do ritmo sinusal normal se encontra entre 60 e 100 batimentos por segundo.
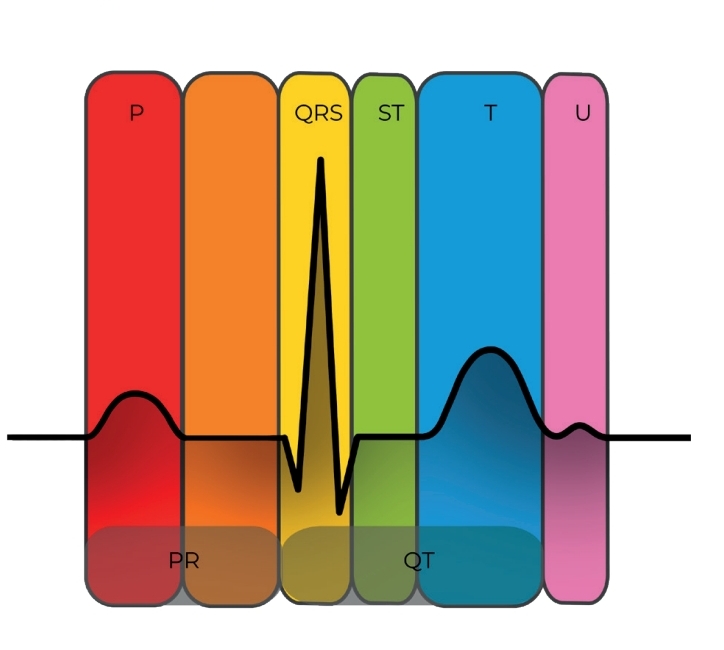
Dentro do intervalos do ECG podemos identificar
- Intervalo PR (tempo em que o nó atrioventricular “segura” o estímulo cardíaco);
- Complexo QRS (despolarização ventricular em todas as suas regiões);
- Segmento ST;
- Onda T (repolarização);
- Intervalo QT (medido do início da onda Q até o final da onda T);
- Onda U (em alguns casos apenas).
Diagnóstico
Como já dito, identificamos bradicardias em frequências menores que 60 bpm. Mas analisando o ECG temos os seguintes achados:
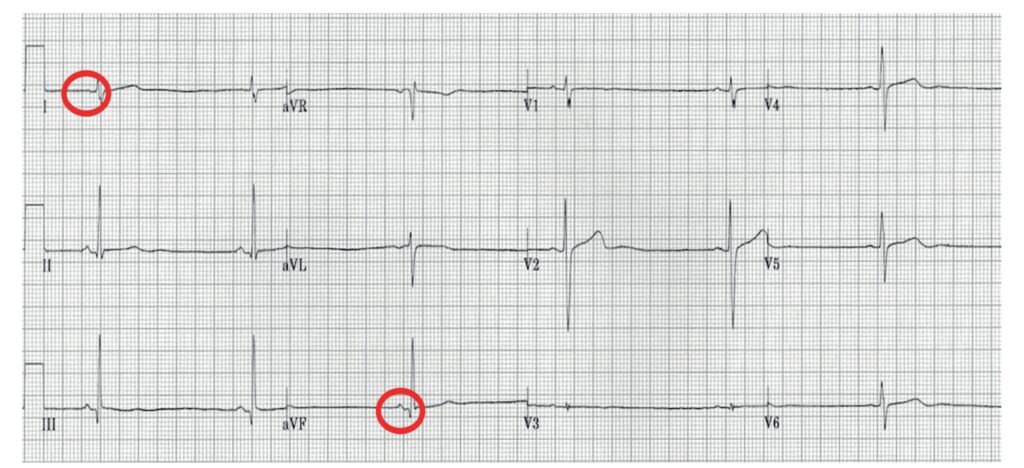
- Ondas P estão em DI e AVF estão positivas;
- Onda P conduz QRS;
- O intervalo PR é igual, bem como a morfologia da onda P;
Por isso a bradicardia acima analisada é do tipo sinusal! Em geral, os pacientes desse tipo são assintomáticos e possuem um ritmo benigno. Alguns detalhes que devemos nos atentar é que jovens e atletas podem possuir bradicardia sinusal e que algumas medicações podem gerar essa condição.
E na prova?
Normalmente as questões relacionam a condição a um quadro benigno e pessoas sem cardiopatias, mas uma possível “casca de banana” e que idosos podem ter essa condição como manifestação de uma degeneração do sistema de condução (doença do nó sinusal).
Classificações
BAV 1º grau
A onda P do tipo sinusal, o intervalo PR e longo (maior que 200ms/6 quadradinhos) e se identifica uma bradicardia benigna.
BAV 20 grau Mobitz I
Também nomeada de Fenômeno de Wenckebach, nesse tipo podemos identificar que a onda P não conduz QRS, o intervalo PR possui um aumento progressivo, culminando em onda P bloqueada (a progressão e o Fenômeno de Wenckebach), e intervalo PR, depois da onda P bloqueada, e menor que o PR imediatamente anterior.
BAV 2 grau Mobitz II
As ondas P estão bloqueadas, a bradiarritmia é “mais maligna”, não têm Fenômeno de Wenckebach e os intervalos PR são iguais até uma onda P os bloquear (risco de morte súbita aumentado).
BAV avançado
Esse tipo é intermediário entre BAV 2 grau Mobitz II e BAVT, caracterizado por ondas P que não conduzem (2 ondas P para 1 QRS, ou 3 para 1, 4 para 1, etc). Convencionou-se chamá-lo de BAV avançado, mas não chega a ser um pois ainda apresenta a onda P que conduz. Devido a essas características, está associado a piores desfechos.
BAV 3 grau – BAVT
Essa está relacionada à dissociação atrioventricular. Identificamos ondas P com intervalos regulares, mas que não conduzem. Além disso, os R-R também sao regulares, mas não relacionados com as ondas P.
Tratamento
Além da avaliação do ECG, devemos buscar os 5D`s da instabilidade para direcionar o tratamento do paciente
- Dor torácica
- Dispneia
- Desmaio (síncope)
- Diminuição da PA
- Diminuição do nível de consciência
Qualquer um desses sinais confere instabilidade e, de acordo com o protocolo do ACLS para o paciente instável, devemos tentar atropina 1mg até 3x enquanto é preparado o tratamento mais imediato, como marcapasso transcutâneo ou adrenalina EV BIC. Se o paciente tiver estável, deve-se deixá-lo monitorizado, avaliar os exames de função orgânica e considerar um marcapasso transvenoso ou definitivo.
O método que te aprova!
Quer alcançar a aprovação nas provas de residência médica? Então seja um MedCoffer! Aqui te ajudaremos na busca da aprovação com conteúdos de qualidade e uma metodologia que já aprovou mais de 10 mil residentes no país! Por fim, acesse o nosso canal do youtube para ver o nosso material.
