
Recentemente, foi publicado um novo consenso de avaliação e reposição de Vitamina D pela Endocrine Society. Veja agora todos os detalhes sobre.
Texto escrito por: Leonardo Tavares endocrinologista com título de especialista pela SBEM (ex-medcoffer) e atualmente fellow em endocrinologia na FMUSP.
O novo consenso
A Endocrine Society publicou no final de abril de 2024 um novo consenso sobre avaliação e reposição de vitamina D em indivíduos sadios. Lembramos que a Endocrine Reviews, uma de suas revistas, pouco antes apresentou novos artigos sobre o tema. Mediante a isso, foi feita uma elaborada discussão do tema que envolvia conhecimentos já estabelecidos, além de fisiologia do metabolismo ósseo relacionado a vitamina D e indicações de tratamento e quando dosar.
Sabemos que a deficiência da vitamina D (que não é verdadeiramente uma vitamina, mas sim um hormônio), está relacionada ao aumento do risco de fraturas, osteoporose, alterações secundárias do paratormônio (PTH), osteomalacia, dentre outras complicações. E a explicação nem sempre se resume à absorção, mas também a sua disfuncionalidade e alterações de metabolismo.
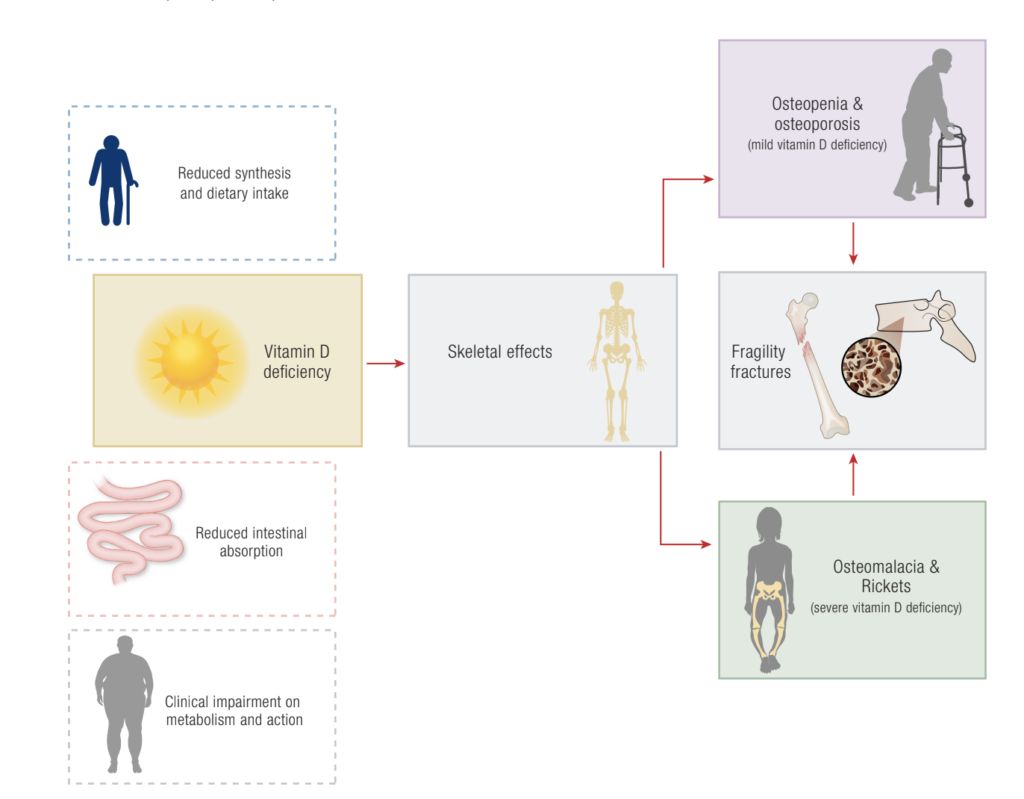
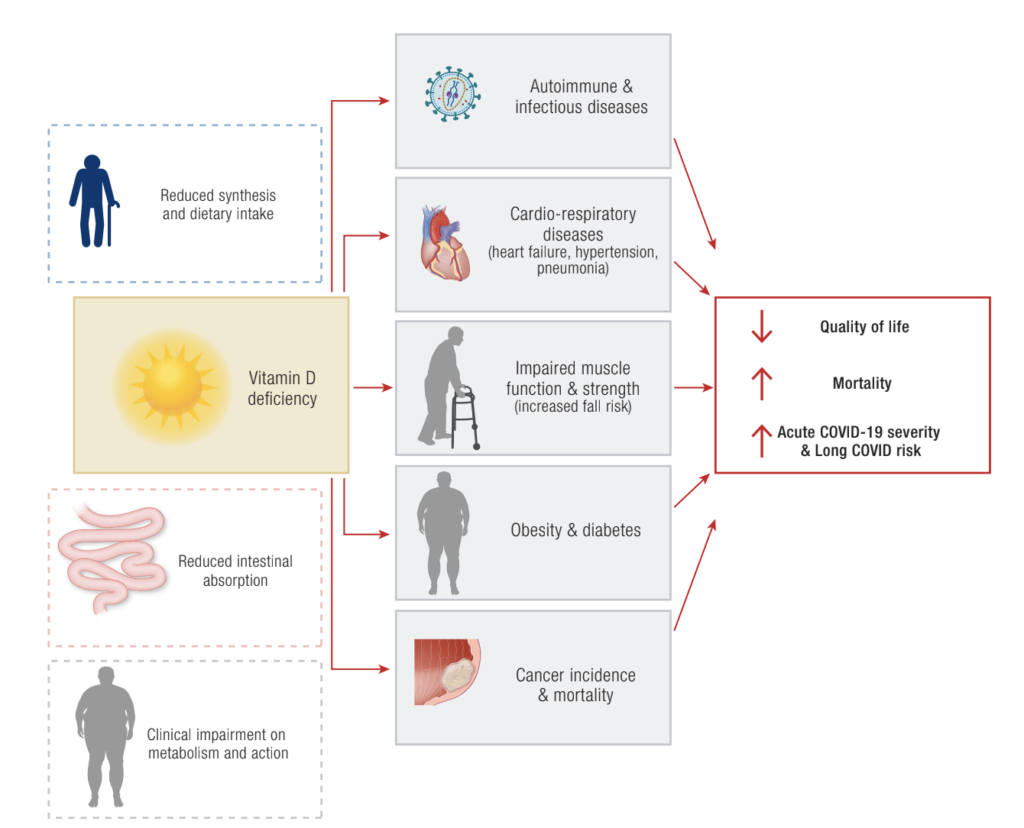
Além disso, sabe-se que sua deficiência pode interferir em demais órgãos e sistemas, causando redução de qualidade de vida, aumento de mortalidade e, mais recentemente, piora de infecções por COVID-19.
Entendida a complexidade da sua funcionalidade, o primeiro ponto que chama a atenção no consenso é a recomendação de que o padrão-ouro para análise é a dosagem da 25-OH Vitamina D, por todas as características bioquímicas e farmacológicas já conhecidas (principalmente pelo método de cromatografia líquida massa-massa).
Em quem dosar Vitamina D?
Outra dúvida pertinente, é: em quem dosar Vitamina D?
Para início de conversa a recomendação é clara: não devemos fazer screening de Vitamina D na população geral! O racional por trás da recomendação é a baixa efetividade quando se trata de um custo-benefício na população geral. Importante mencionar, novamente, que a recomendação abrange pacientes saudáveis.
As demais indicações para dosagem de vitamina D são bem estabelecidas, como gestantes, doenças osteometabólicas, uso de medicamentos que interfiram na metabolização e/ou absorção, entre outras causas, proporcionando assim, poucas solicitações, e essas, se feitas, mediante justificativas.
Assim, constatado deficiência e optado por realizar seu tratamento alguns conceitos são primordiais.
Com relação às opções para suplementação, a vitamina D3 (colecalciferol) é a melhor delas. Sua via preferencial é a via oral (VO) e a suplementação diária costuma ser preferível a semanal. Mas lembrem-se, isto não significa que o esquema semanal deva ser abolido. Os autores reforçam que há exceções, como principalmente crianças e adolescentes, devido a dificuldade de adesão.
Por fim, colocaremos um quadro com intuito de resumir a forma de tratamento e suas justificativas mediante a idade e condições especiais dos pacientes:
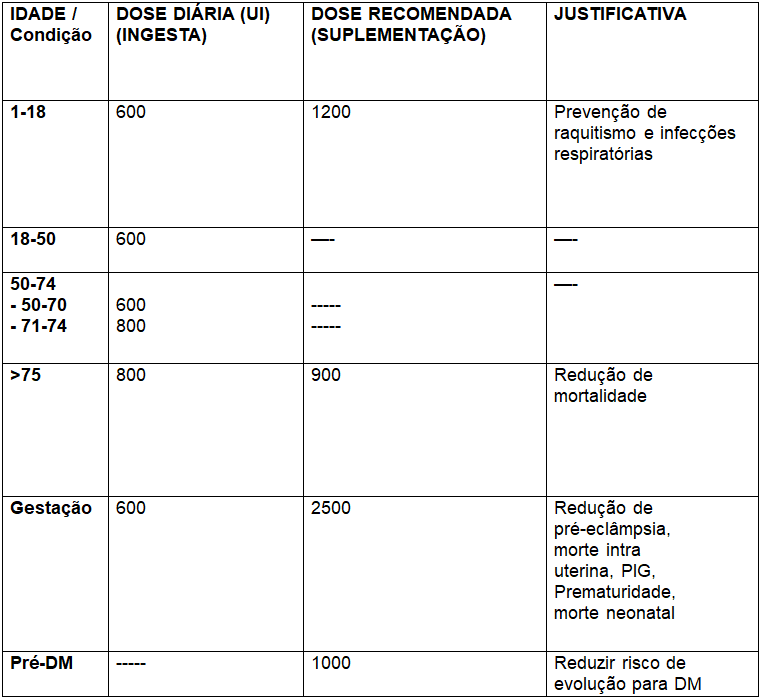
Monitorização
O consenso explica que o colecalciferol nas dosagens sugeridas pode manter os níveis séricos fisiológicos acima de 30 ng/mL mas abaixo de 50 ng/mL por longos períodos, independente se dosagem diária ou semanal. Portanto, não há indicação de monitorização rotineira se uso de dose até 2.000UI/dia.
A indicação de monitorização com nova dosagem de vitamina D 8 a 12 semanas após início do tratamento ocorre somente nas seguintes situações:
- Suspeita de baixa adesão;
- Sintomas sugestivos de deficiência de vitamina D;
Pacientes em risco de nível persistente de 25OHD abaixo de 30 ng/ml:
- Indivíduos institucionalizados ou internados
- Hiperparatireoidismo primário
- Obesidade
- Pessoas submetidas a cirurgia bariátrica
- Uso de medicamentos como anticonvulsivantes, glicocorticoides
- Pacientes com doenças disabsortivas.
Nossa visão
Todo guideline deve ser guiado para uma população, entendendo os diversos fatores, como alterações em desfechos negativos (principalmente mortalidade) e/ou melhora de índices de qualidade de vida. Além disso, o custo-benefício de medidas deve ser colocado como uma variável a se considerar.
Façamos um breve exercício…
Com que frequência na sua prática clínica surgiu a indagação sobre benefícios da vitamina D? Ou melhor, já esteve diante do questionamento se não seria possível incluí-la em sua lista de exames ou check-up?
Este, sem dúvidas, é um dos motivos responsáveis para que não se estimule o screening e apenas exerça o tratamento em grupos específicos com demonstração de desfechos favoráveis.
Além disso, é importante salientar a diferença de populações, seja por idade, localização geográfica, recursos financeiros etc. No Brasil, há uma ingesta pobre e diversos estudos que demonstram estatisticamente a deficiência de vitamina D em nossa população. Um exemplo recente foi exposto no jornal de Pediatria por meio do artigo “Alert for the high prevalence of vitamin D deficiency in adolescents in a large Brazilian sample” (Radonsky et al, 2024).
Por fim, enfatizamos novamente que as recomendações são para pacientes saudáveis. Caso esteja diante de alguém que apresente doenças crônicas, individualize seu paciente buscando um tratamento coerente e realmente necessário.
Seja um MedCoffer
Se você quer garantir a sua aprovação nas provas de residência médica, conheça o grupo MedCof e a metodologia que já aprovou mais de 10 mil residentes pelo país. Confira abaixo uma das aulas exclusivas do nosso Curso Extensivo:

